気管支喘息ってどういう病気なの?
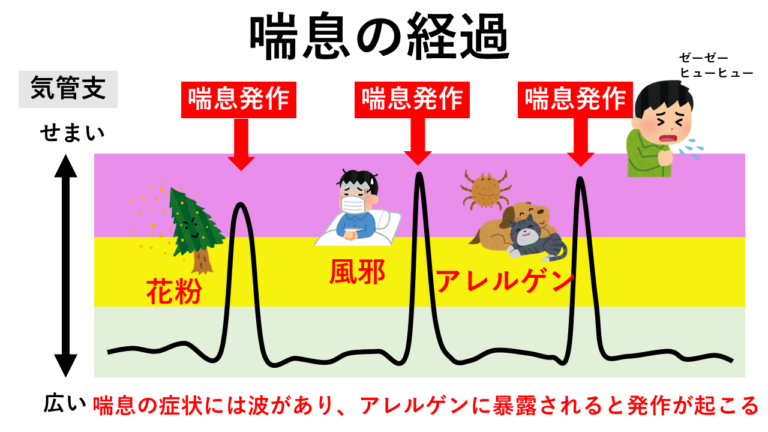
気管支喘息は、気管支のアレルギー病で、気管支が炎症を起こし収縮しせまくなることによって、咳や呼吸困難・喘鳴(ゼーゼー、ヒューヒュー)などの症状が出ます。アレルゲン(花粉やダニ)やかぜ、寒暖差、季節の変わり目・黄砂・精神的ストレス・アルコール摂取などをきっかけに悪化と改善を繰り返すことが特徴で、症状がある時もあればない時もあります。また症状は、夜間から早朝にかけて悪化することが多いことが特徴です。
原因となるアレルゲンには様々なものがあり、ダニやハウスダウス、イヌやネコなどのペット、花粉(スギやイネ科)、カビなどが挙げられます。
どのようなことを問診するか?
喘息の診断において問診はとても重要です。喘息の病状には波があるため、普段喘息症状が出ていても、外来で診察する際には症状がおさまっていることがあるからです。そのため、症状がひどい時の状態を入念に聴取します。
診断のために行う問診としては、喘鳴・咳・喀痰・息苦しさ・胸痛があることに加え、症状の日内変動(朝や夜に症状が強い)や季節性を聴取します。そのほかにもアトピー素因(アレルギー体質)や家族歴の有無、喫煙歴、ペット飼育歴(イヌ・ネコ・ウサギ)など幅広く聴取することが重要となってきます。アスピリン(解熱鎮痛剤)により喘息が誘発されることがあるため、風邪薬の服用歴なども聴取します。
以下は喘息実践診療ガイドラインに記載されている喘息を疑う症状や問診事項になります。

喘息の方に行う検査

気管支喘息の診断は、日々の症状に加え、肺機能検査・モストグラフ・呼気一酸化窒素(NO)濃度測定、特異的IgE抗体(アレルゲン検査)など血液検査の値を参考に診断します。
肺機能検査
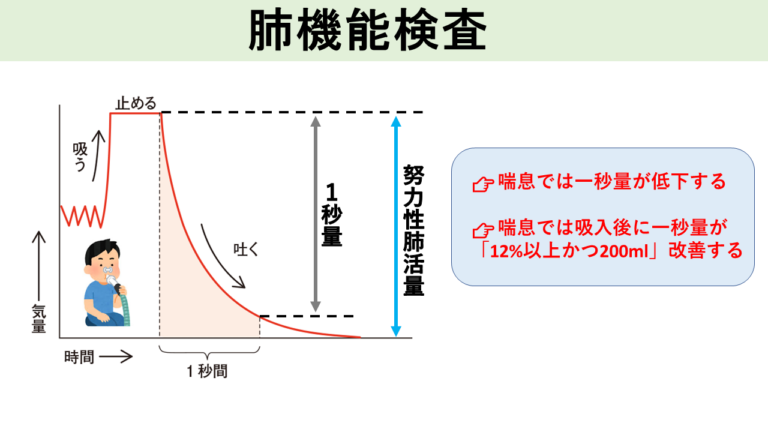
肺機能検査は、息を吸ったり吐いたりして、肺の機能を調べる検査です。「安静時呼吸」と「努力時呼吸」をみる検査を行います。喘息の診断においては、特に努力時呼吸の検査が重要となってきます。
主に評価する項目は以下の3点です。
- 努力性肺活量:最大に吸うことができる空気の量で、肺の柔らかさを見る
- 1秒量:一秒間に吐き出すことのできる空気の量で、気管支の閉塞の程度を見る
- 1秒率:1秒量/努力性肺活量のことで、気管支の閉塞の有無を見る
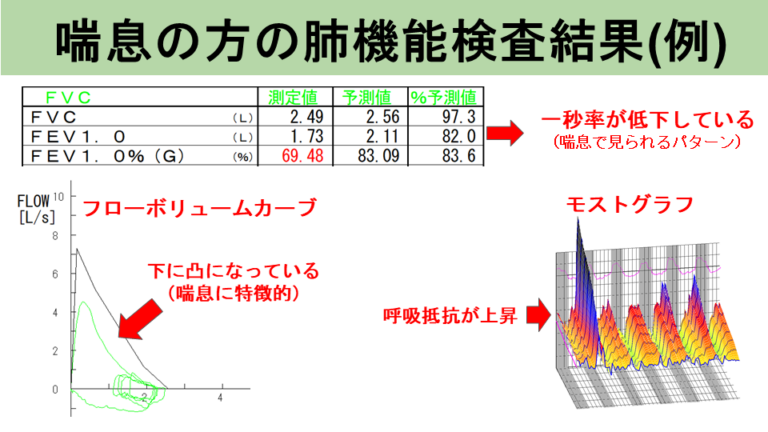
喘息では、気管支の炎症による閉塞の程度を見るので、1秒率や1秒量が重要となってきます。
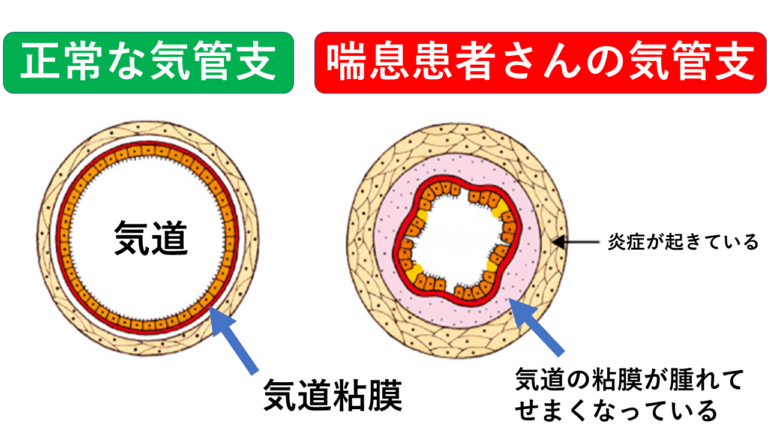
気管支喘息では、炎症により気管支が細くなった状態になり、これを「閉塞性障害」と呼びます。閉塞性障害では、息を吐く力が落ちるため一秒率や一秒量が低下します。一秒率が70%以下となった場合、気管支がせまい状態(閉塞性障害がある)と判断されます。
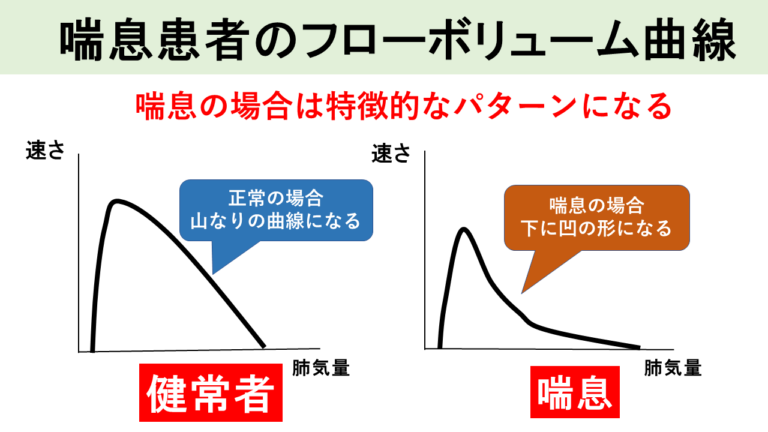
肺機能検査で、思いっきり吐いた時に得られる曲線をフローボリューム曲線といいます。気管支喘息の方では、フローボリューム曲線が凹の曲線になるのが特徴です。
気道可逆性試験
気管支喘息の診断では、吸入薬(短時間作動型のβ刺激薬)の使用により肺機能が良くなることを確認することが重要です。これを「気道可逆性がある」と言います。気道可逆性を確認するために吸入薬(短時間作動型のβ刺激薬)使用15-30 分後に肺機能検査を行い、前後の一秒量を比較します(気道可逆性試験)。一秒量が12%以上かつ200mL改善した場合に、「気道の可逆性がある」と判断し喘息の疑いが強くなります。
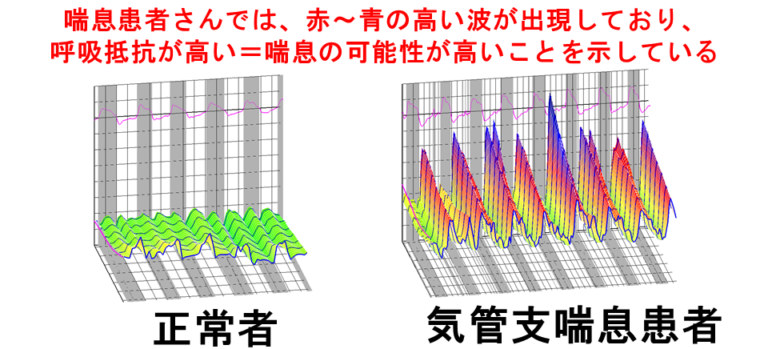
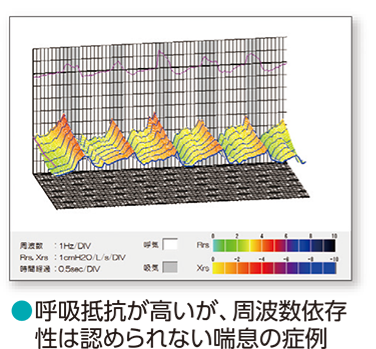
気道抵抗性試験(モストグラフ)
当院では、上記のような肺機能検査に加えて、モストグラフと呼ばれる気道抵抗(=せまさ)を見る検査を行います。通常の肺機能検査と同様にマウスピースを加えて、約20秒間通常通りの呼吸をするだけでよい簡単な検査です。4〜5才の小さなお子さんからでも検査を行うことができるので、小児喘息の診断や治療管理にも適しています。
下の図は検査の結果の一例ですが、気管支がせまいと波の山が高く赤-黒色に表示されます。反対に気管支が広く特に問題のない方では、山が平らで緑色に表示されます。
呼気一酸化窒素濃度測定(NO検査)
 喘息患者さんでは、気道に炎症により一酸化窒素(NO)を作る酵素が増え、呼気中NO濃度が増加することが知られています。日本人の成人健康者での正常値は約15ppbで、正常の上限値は約37ppbです。 喘息を診断する場合、22ppb以上ならば喘息の疑いがあり、37ppb以上であれば喘息の可能性が非常に高いと考えられます。鼻炎があると呼気NOを上昇させ、喫煙は呼気NOを低下させるので、結果の解釈に注意が必要です。
喘息患者さんでは、気道に炎症により一酸化窒素(NO)を作る酵素が増え、呼気中NO濃度が増加することが知られています。日本人の成人健康者での正常値は約15ppbで、正常の上限値は約37ppbです。 喘息を診断する場合、22ppb以上ならば喘息の疑いがあり、37ppb以上であれば喘息の可能性が非常に高いと考えられます。鼻炎があると呼気NOを上昇させ、喫煙は呼気NOを低下させるので、結果の解釈に注意が必要です。
検査方法も非常に簡便です。息を吐いた状態でマウスピースを加え、大きく息を吸い込みます。その後、一定の速度で息を吐き出し、終了です。約1分程度で分析し結果が表示されます。
特異的IgE抗体
当院で行うアレルギー検査
| 検査方法 | イムノキャップ ラピッドアレルゲン8 |
VIEW-39 | 単項目検査 |
|---|---|---|---|
| 検査結果 | 即日(20分) | 数日~1週間 | 数日~1週間 |
| 測定項目数 | 8 | 39 | 希望に応じて |
| 採血量 | 0.1ml | 5-10ml | 5-10ml(項目数による) |
| 測定項目数 | スギ カモガヤ ブタクサ ヨモギ シラカンバ(属) ヤケヒョウヒダニ イヌ皮屑 ネコ皮屑 |
39項目 |
別項目参照 (3-6項目程度実施する) |
| 料金 | 約3000円(3割負担) | 約5000円(3割負担) | 1項目あたり約330円 (3割負担) |
特異的IgE抗体検査は、アレルギーの原因物質を調べる血液検査です。当院で行う検査方法は主に3つで、イムノキャップラピッドアレルゲン8、VIEW-39、単項目検査になります。それぞれ特徴がありますので、患者様の希望や疑わしいアレルゲン(原因物質)の種類に合わせて検査を行います。

治療
喘息治療の基本は吸入ステロイド
気管支喘息の治療は吸入薬が主体で、気道の炎症をおさえる吸入ステロイド、気管支を広げる吸入気管支拡張薬が主な治療となってきます。その中でも重要なのが、吸入ステロイドになります。吸入ステロイドは、気管支の炎症を抑えることにより、喘息の症状を改善させ、喘息発作を起きにくくします。

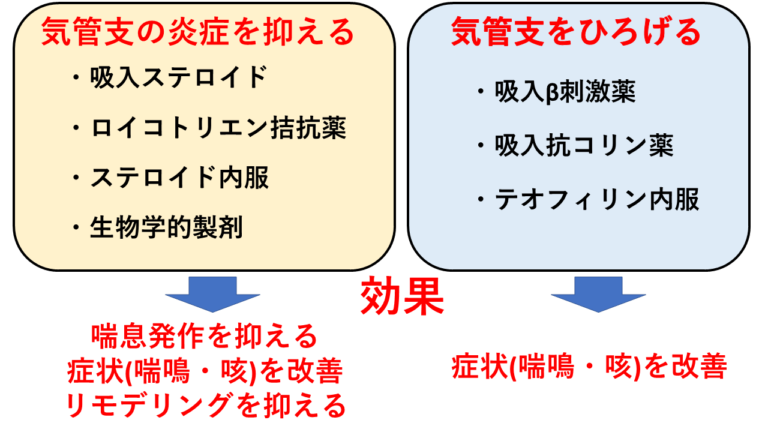
吸入ステロイドで病状のコントロールが難しい場合・症状が続く場合・治療導入初期などは、吸入ステロイド薬に加えて、気管支拡張薬(β刺激薬・抗コリン薬)や抗ロイコトリエン拮抗薬などを追加します。また喘息の症状に合わせて、吸入薬の量や吸入回数を調節します。
それでも喘息の病状コントロールが難しい場合では、生物学的製剤や内服ステロイドを追加します。
喘息は毎日吸入を続けることが重要となってきます。継続して吸入を行うポイントとしては、1日の生活リズムの中に「吸入の時間=治療」を組み込むことです。毎日同じ場所、同じ時間、同じ状況で吸入を行うように吸入をルーチン化します。例えば洗面・歯磨きをする前に吸入を行う、朝食の前に吸入する、などです。
当院では院内で吸入指導を行っています。吸入を正しく行い、毎日継続することが非常に重要なことだから、通院されている患者様には吸入の必要性や使用方法をしっかり説明しています。



吸入薬の剤形について
吸入薬には、大きく分けて2種類あります。
粉末タイプの薬が入っているドライパウダー(DPI)とガスタイプの薬が入っている加圧定量噴霧式製剤(pMDI)があります。ドライパウダーでは、自身の力で吸入するため、吸う力が弱い高齢者や子供の場合不向きです。pMDIでは、薬の噴射のタイミング合わせて吸入する必要があります。
一部の薬剤ではエタノールがごくわずかに含まれているため、アルコール過敏の方は注意する必要があります。ドライパウダー製剤で声枯れや喉の違和感の副作用があった場合には、pMDIへ変更をします。

吸入方法について
吸入薬は正しい方法で吸入しなければ、効果が十分に得られない上に、声枯れや喉の違和感などの副作用が起こります。吸入治療を始める前には、当院では看護師より吸入方法についても説明がありますが、自身でも動画で確認しておきましょう。
- レルベア・テリルジー吸入方法:
https://www.youtube.com/watch?v=Ou2JvjqKmls&t=49s - シムビコート・パルミコート吸入方法:
https://www.youtube.com/watch?v=nLBaR9ouMOA - アドエアディスカス吸入方法:
https://www.youtube.com/watch?v=B72DlJlgOhI&t=4s - フルティフォーム・オルベスコ・メプチン・アドエアエアー吸入方法:
https://www.youtube.com/watch?v=IFtUPgQgrDo&t=2s
吸入後は必ずうがいをしましょう。吸入ステロイドは、のどに付着すると、声枯れ・のどの違和感・口内炎や口腔内カンジダの原因となります。外出先でうがいができない場合は、吸入後に水を飲みましょう。
生物学的製剤

生物学的製剤とは、直接アレルギーを起こす物質を抑える注射薬で、難治性喘息に使用されます。高い効果を発揮する一方で、高価で定期的に注射が必要となることでデメリットとしてあげられます。吸入ステロイド薬を含めた気管支喘息薬を複数使用し、それでも喘息のコントロールの不良が患者さんに対して生物学的製剤の導入を検討します。そのような喘息患者さんは、全体の5-10%程度いると言われています。
生物学的製剤は比較的高額になるため、医療費の助成制度を利用していただくのが良いと思います。1ヶ月間の間に医療機関で支払った額が、一定の金額を超えた場合に、一部の金額が払い戻される制度です。年齢や収入により払い戻される金額が違うため、こちらを参照ください。
ヌーカラ:https://www.nucala.jp/cost/simulation.html
デュピクセント:https://www.support-allergy.com/payment
テゼスパイア:https://med.astrazeneca.co.jp/product/brand-tez.html#
アレルギー免疫療法(舌下免疫療法)
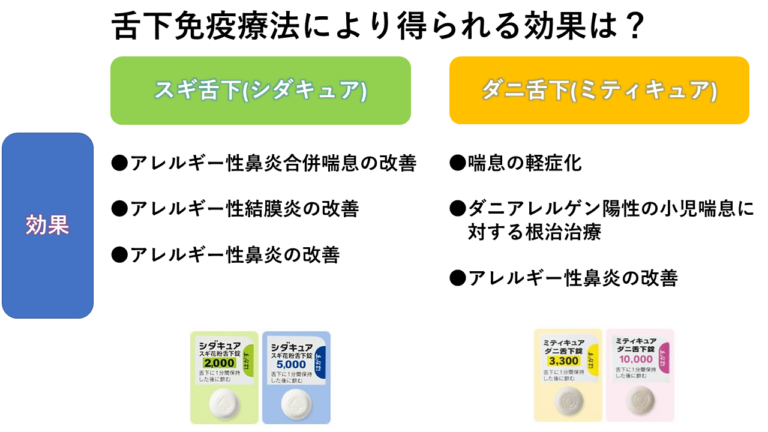
アレルギーの原因である「アレルゲン」を少量から投与することで、体を慣らしアレルギー症状を和らげる治療法です。喘息もアレルギー疾患ですので、アレルゲン舌下免疫療法は有効であると言われています。
その主な効果としては、
- 喘息の発作が減る
- 治療薬である吸入ステロイドの使用量を減らすことができる
- 新規のアレルゲン感作を抑制する
などがあります。
喘息の方の中でも治療を検討するのが、
- アレルギー性鼻炎を合併している方
- 吸入ステロイド治療でも喘息のコントロールが不良の方
です。詳しくはこちらを参照ください(アレルゲン舌下免疫療法)。
漢方薬
漢方薬は、科学的に有効であると証明されているものはありません。最も重要な治療である吸入ステロイド薬に対して補完的な役割で漢方薬が使用されることがあります。柴朴湯・麦門冬湯などが有効であったと報告されています。また「月経喘息」に対しては、当帰芍薬散・加味逍遙散などが有効なことがあります(喘息診療実践ガイドライン2024より)。ただし漫然と使用することは避け、効果がない場合は中止することが必要です。
定期通院時のモニタリング
喘息の症状は波があるため、外来を受診した際には症状が落ち着いていることも多く、普段の状態を把握することが重要となってきます。外来に通院している際に、普段の喘息の病状が安定しているかどうか確認(モニタリング)する方法として以下のようなものがあります。

ピークフローメーター
ピークフローメーターは、小型の医療機器で、患者さん自身が自宅で肺機能検査を簡単に行うができます。ピークフローメーターで測定された値(ピークフロー値)は、気道が狭くなっている度合いを示すものです。値が低いほど気道が収縮して発作が起きいている状態であることを示します。
気道の状態を知るために毎日ピークフロー値を測定し、喘息日記を使用してピークフロー値、使った薬、症状を毎日記録することで、患者様自身だけでなく医療スタッフにも、喘息の状態がわかり、治療の参考になります。
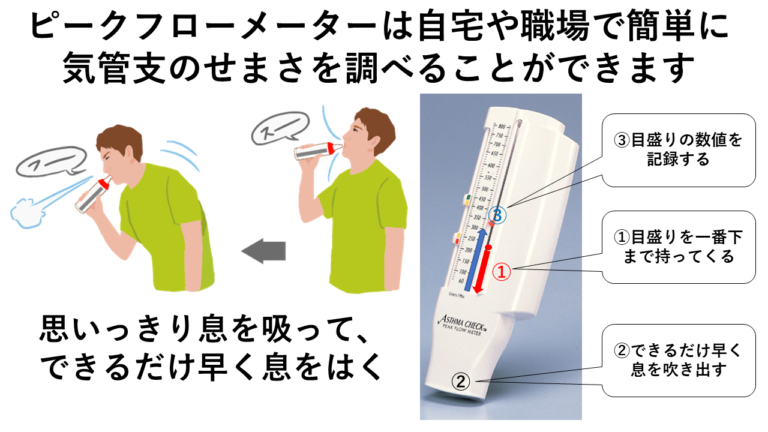
ピークフローメーターでは以下のことがわかります。
- ピークフローの値が低くなってきた時は、発作のサインです。
- 日内変動が大きい時は、状態が不安定で過敏性が高まっています。
- 治療反応性を観察することができます。
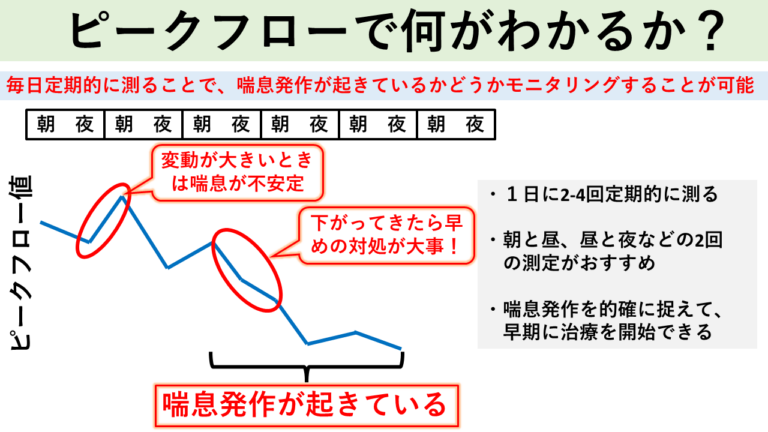
喘息日記

喘息日記には、毎日のピークフロー値や日々の症状、発作の有無記載していただきます。外来に受診した際に、医師は喘息日記を確認して治療を強化するか、減量するか判断します。また患者様自身も、喘息日記をつけること自分の喘息の状態を把握することができて、発作が起こる前に対処が可能となります。
- 独立行政法人環境再生保全機構 喘息「日記」より
https://www.erca.go.jp/yobou/pamphlet/form/00/archives_17750.html
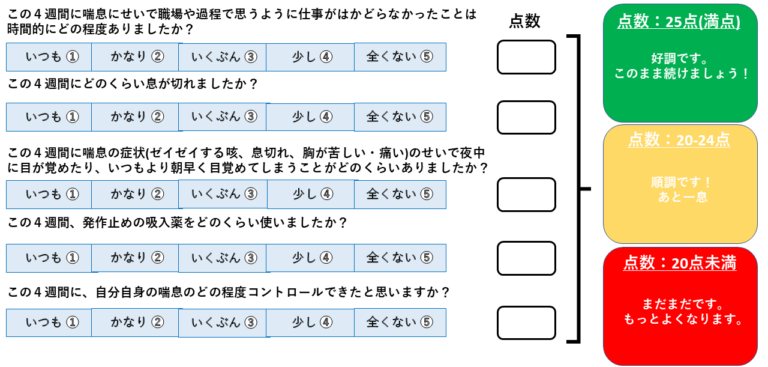
喘息コントロールテスト(ACT)
喘息コントロールテスト(ACT)では、5つの質問で喘息コントロール状態を点数によって客観的に評価することが可能です。
- ACT 25点の方:
喘息が完全な状態(トータルコントロール)です。全く症状がなく、喘息による日常生活への支障は全くありません。この調子で治療を続けましょう。もしこの状態に変化があるようなら、担当医師へご相談ください。 - ACT 20-24点の方:
喘息は良好な状態(ウェルコントロール)ですが、完全な状態ではありません。担当医師のアドバイスにより治療を継続し、トータルコントロールを目指しましょう。 - ACT 20点未満の方:
喘息はコントロールされていない状態です。あなたの喘息状態を改善するために、担当医師と治療方法をよく相談しましょう。
喘息治療の目標
喘息の患者さんにおいて、治療の目標は咳や喘鳴などの症状がなく健康な人と同じような日常生活を送ることができるようにすることです。また薬による副作用を最大限に抑えて治療を継続していくことも重要です。そのためには喘息日記やACTなどの問診票で日々の状態を医師に伝え、薬の調整や変更を相談することが大切となってきます。
喘息は完治の難しい病気です。原因となるアレルゲンがはっきりしている場合、アレルゲンを取り除くことができれば完治することもあります。例えばネコアレルギーのある方が、ネコを飼い始めてから喘息を発症した場合は、ネコの飼育をやめれば喘息症状が出なくなります。しかしながらアレルゲンを特定することが難しい場合も多く、また特定できたしてもハウスダストやダニなどは環境を調整することでアレルゲンの量を減らすことはできますが、完全には取り除くが難しいため、完治の難しい病気となってきます。

- 日本アレルギー学会 喘息予防・管理ガイドライン2024
https://www.jsaweb.jp/modules/journal/index.php?content_id=4
発作時の治療
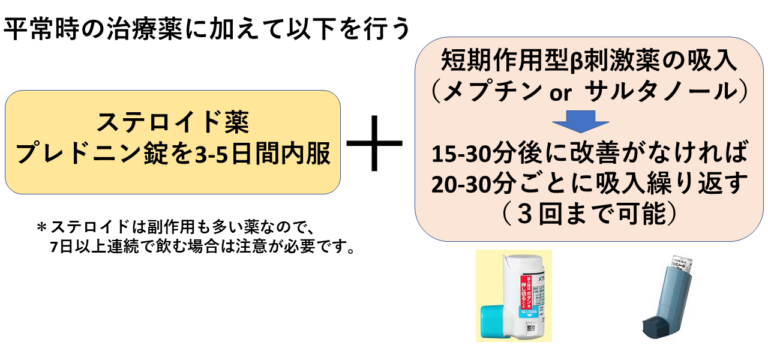
喘息の発作が起きた場合は、通常の治療に上乗せする形で治療を行います。
内服ステロイドと吸入気管支拡張薬(短期作用型の吸入β刺激薬:メプチン®)を併用します。具体的にはステロイドを3-5 日間連続で内服し、症状の強い時にメプチンやサルタノールなどの気管支拡張薬を2回吸入します。軽発作の場合は、メプチンのみの使用で対応することもあります。
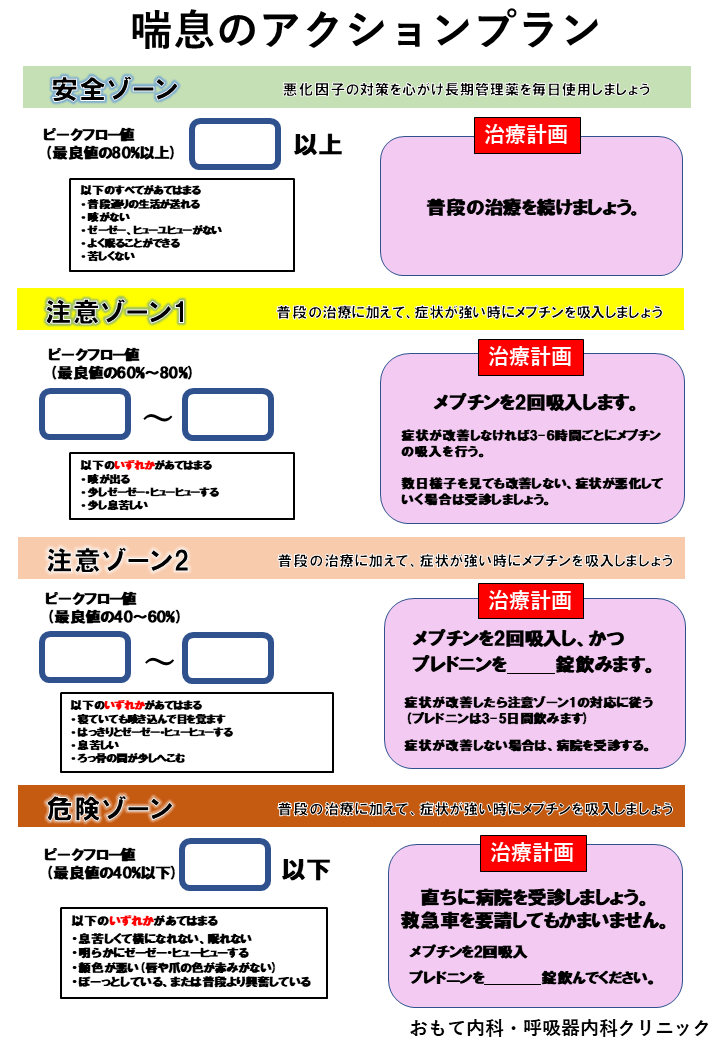
当院では、喘息の発作が起きた場合に、個々の患者様それぞれの対応方法についてあらかじめ指示書を作成しております。これは「アクションプラン」とよばれ、症状やピークフロー値によって対応の仕方が異なります。旅行先や出張時、軽い発作の時にはアクションプランに従って対応し、後日来院した際に発作の時の状況について説明していただくようにしています。
リモデリングとは?
 喘息では、症状が落ち着いていても実は気管支の炎症が続いていることがよくあります。症状がないからといって吸入ステロイドをやめてしまうと、気管支の炎症が悪化してしまいます。恐ろしいことに、炎症が続くと最初は弾力があって柔らかかった気管支が徐々に固くなっていき、治療薬への効果が悪くなってきます。この硬くなった気管支の状態をリモデリングと言います。
喘息では、症状が落ち着いていても実は気管支の炎症が続いていることがよくあります。症状がないからといって吸入ステロイドをやめてしまうと、気管支の炎症が悪化してしまいます。恐ろしいことに、炎症が続くと最初は弾力があって柔らかかった気管支が徐々に固くなっていき、治療薬への効果が悪くなってきます。この硬くなった気管支の状態をリモデリングと言います。
喘息の患者さんの30-50%に常に肺機能の異常が存在することがわかっており、一部の方はリモデリングが進んでいることがわかります。また高齢者の方がリモデリングが進みやすことがわかっています。吸入ステロイドを2年続けた場合には、リモデリングが抑えられることがわかっており、症状がなくても吸入ステロイドを続けることの重要性がわかります。
運動誘発性喘息・アスリート喘息

運動中や運動後に、喘息発作が起こることがあります。オリンピック選手の中でも8%程度いると言われており、特にマラソンなどの持久競技に多いと報告されています。症状としては通常の喘息発作同様に、発作性の咳や息切れ、胸の圧迫感、うまく息が吸えないような感覚などがあり、部活中や体育の時間などにこのような症状が出る子供もいます。また運動誘発性喘息が起きやすいのは、寒い季節や花粉の時期とも言われています。診断は、通常の気道可逆性試験に加え、運動前後で肺機能検査を行って肺機能(一秒量)に変化がないかを観察します。
治療は、運動前に気管支拡張薬(メプチン®)を予防的に吸入する、ロイコトリエン拮抗薬を内服するなどがあります。その他にも、運動前に10-20分程度軽いウォーミングアップを行うことや寒冷時にマスクをすることなどが推奨されています。
プロのアスリートでは、一部の薬剤は使用できません。使用できる薬においても事前の申請(除外措置申請:TUE)が必要となってきますので、一度医師にご相談ください。
喘息によい食べ物・飲み物は?
喘息にとってよいと考えられる食べ物として、ビタミンDを多く含む食べ物やフルーツなどが挙げられます。喘息の発症には肥満が強く関連しています。そのため食事の内容よりも、脂肪の多い食事を避け運動療法も併せてダイエットすることのほうがより重要です。実際、食事と運動によるダイエットを行うと喘息のコントロールがよくなったという報告もあります。フルーツなどのビタミンが豊富な食事を摂って、運動を組みわせたダイエットを行うことが大切であると言えます。
喘息のよくある経過
ケース1:40歳代の女性の方
”小学校低学年まで喘息で時々発作があったが、中学校に入る頃には改善し治療もしなくなった。大人になってからは症状もなく落ち着いていた。
半年前からペットとしてネコを飼い始め、1か月前ぐらいから特にきっかけなく咳が出始めた。咳は夜と朝に強く、時々息が吸いにくい感じもある。”
気管支喘息はアレルギーによる病気です。ネコ・イヌ・うさぎなどのフケや毛を吸い込むことによって気管支でアレルギー炎症が起こり喘息を発症することがあります。また幼少期に喘息にかかっていて治った方の中でも、大人になって再発するケースが多く見られます。引っ越しや仕事の多忙・ストレス・肥満、ダニやハウスダウト、ペットの飼育、アルコール摂取・タバコ、コロナウイルスなどの感染症などがきっかけで再発します。
このケースでは、当院では呼気一酸化窒素が130(正常は25以下)と高く、肺機能検査で一秒率低下65%まで低下しており、喘息と診断しました。アレルギーの血液検査でもネコ:クラス4(クラス0-6で6が一番強い)と強くネコにアレルギー反応を示していました。

ケース2:16歳中学生の男の子
”3週間前に新型コロナウイルス感染症にかかり、その後から咳が続いている。市販の薬を飲んでも咳は改善しない。日によって調子がいいときもあるが、ここ数日は咳が悪化しており、時々息を吐くときにゼーゼー音がする。もともとアトピー性皮膚炎と花粉症で病院に通院している。”
コロナウイルスやインフルエンザウイルスなど感染症をきっかけに発症することがあります。風邪のあとに咳が3週間以上続く場合は、感染症による咳の可能性が減ってくるため一度病院を受診して検査をしたほうがよいでしょう。
特に喘息と疑う症状としては以下の項目があります
- 3週間以上咳や息苦しさが続いている
- 呼吸をするときに喘鳴(ゼーゼー・ヒューヒュー)がある
- 咳が一日の中でも変動がある(特に朝と夜に調子が悪い)
- 過去に長引く咳(3週間以上)を経験している、またその場合に吸入薬を使用して効果があった
- 花粉症やアトピー性皮膚炎などの他のアレルギー病の持病がある
院長からのメッセージ
 近年、喘息の治療は使用できる薬剤も増えてとても複雑になってきています。喘息は症状がない時にも気道の炎症が残っていることがあるので、吸入ステロイド薬をしっかり継続して使用することが重要です。また一部の薬剤は価格も高く、患者さんの金銭的な負担も大きいと思います。漫然と同じ薬を使用し続けるのではなく、個々の患者さんの病状に合った治療薬を選択するためにも、呼吸器内科専門医に一度受診することをお勧めいたします。
近年、喘息の治療は使用できる薬剤も増えてとても複雑になってきています。喘息は症状がない時にも気道の炎症が残っていることがあるので、吸入ステロイド薬をしっかり継続して使用することが重要です。また一部の薬剤は価格も高く、患者さんの金銭的な負担も大きいと思います。漫然と同じ薬を使用し続けるのではなく、個々の患者さんの病状に合った治療薬を選択するためにも、呼吸器内科専門医に一度受診することをお勧めいたします。
監修 呼吸器専門医・医学博士 表紀仁







